FAQ zum West-Nil-Virus
Haftungsausschluss
Die Inhalte dieser Website dienen ausschließlich der allgemeinen Information und stellen keine medizinische Beratung, Diagnose oder Behandlung dar. Sie ersetzen nicht die individuelle Beratung durch eine qualifizierte medizinische Fachperson.
Es wird keine Gewähr für die Richtigkeit, Vollständigkeit oder Aktualität der bereitgestellten Informationen übernommen. Die Anwendung der Inhalte erfolgt auf eigene Verantwortung. Bei gesundheitlichen Fragen oder Beschwerden wenden Sie sich bitte stets an eine Ärztin, einen Arzt oder anderes qualifiziertes Fachpersonal.
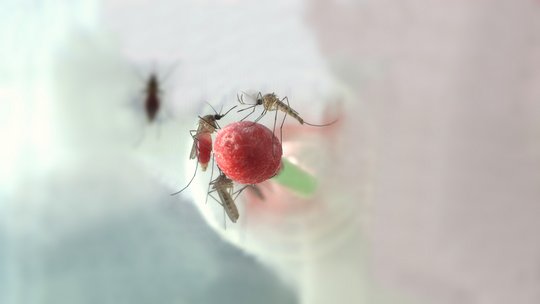
1. Was ist das West-Nil-Virus?
Das West-Nil-Virus (WNV), wissenschaftlich auch als Orthoflavivirus nilense bezeichnet, ist ein Virus aus der Familie der Flaviviridae. Es wurde 1937 erstmals im West-Nil-Distrikt von Uganda isoliert, kommt heute aber in vielen Teilen der Welt vor, auch in Europa und Deutschland. Das Virus wird hauptsächlich durch Stechmücken übertragen und kann beim Menschen das sogenannte West-Nil-Fieber auslösen.
2. Wie wird das West-Nil-Virus übertragen?
Das West-Nil-Virus wird durch den Stich infizierter Stechmücken übertragen, vor allem durch heimische Stechmücken der Art Culexpipiens (Gemeine Stechmücke) und verwandte Arten der Culex-Gattung.
Der natürliche Übertragungszyklus verläuft zwischen Vögeln und Stechmücken: Diese infizieren sich beim Blutsaugen an infizierten Vögeln und können das Virus anschließend weitergeben.
Menschen und Pferde gelten als Fehlwirte (dead-end hosts). Bei ihnen erreicht die Viruskonzentration im Blut (Virämie) in der Regel nicht die Schwelle, die für eine Aufnahme durch Stechmücken und weitere Übertragung erforderlich wäre. Sie können erkranken, spielen aber in der Regel keine Rolle bei der weiteren Verbreitung des Virus.
Eine direkte Übertragung von Mensch zu Mensch findet nicht statt. Sehr selten kann das Virus über Bluttransfusionen oder Organtransplantationen übertragen werden. Deshalb gibt es in Deutschland während der Stechmückensaison gezielte Sicherheitsmaßnahmen und Testungen von Blutspenden.
3. Wo kommt das West-Nil-Virus vor?
Das West-Nil-Virus ist weltweit verbreitet, unter anderem in Afrika, Nordamerika, dem Mittelmeerraum und weiten Teilen Europas.
In Deutschland wurde das Virus erstmals 2018 bei Tieren nachgewiesen, gefolgt von den ersten autochthon erworbenen Humaninfektionen in den Folgejahren. Zunächst betraf dies vor allem Vögel und Pferde, inzwischen werden auch lokal erworbene Infektionen beim Menschen gemeldet. Besonders betroffen sind bislang Berlin, Brandenburg, Sachsen und Sachsen-Anhalt, die als dauerhafte Übertragungsherde (transmission hubs) gelten. Vereinzelte Nachweise gab es auch in Schleswig-Holstein, Niedersachsen, Bayern und Nordrhein-Westfalen. Besonders betroffen sind bislang Regionen in Ost- und Südostdeutschland. Grundsätzlich kann das Virus aber überall dort auftreten, wo geeignete Stechmücken vorkommen.
Als Übertragungssaison in Deutschland gibt das Paul-Ehrlich-Institut derzeit den Zeitraum von Juni bis November an. Warme Sommer begünstigen die Virusvermehrung in Stechmücken und erhöhen das Übertragungsrisiko.
4. Was sind die Symptome einer West-Nil-Virus-Infektion?
Etwa 80 Prozent aller Infektionen verlaufen ohne Symptome. Bei rund 20 Prozent der Infizierten kommt es zum sogenannten West-Nil-Fieber. In weniger als einem Prozent der Fälle entwickelt sich eine schwere neuroinvasive Erkrankung.
Wenn Beschwerden auftreten, beginnen sie meist 2 bis 14 Tage nach dem Mückenstich. Typische Symptome sind:
- Fieber
- Kopf- und Gliederschmerzen
- Müdigkeit und allgemeines Krankheitsgefühl
- gelegentlich Hautausschlag oder Lymphknotenschwellungen
In seltenen Fällen kann das Virus das Nervensystem angreifen. Dann kann es zu einer Hirnhaut- oder Gehirnentzündung kommen. Mögliche Anzeichen sind starke Kopfschmerzen, Nackensteife, Verwirrtheit oder Lähmungserscheinungen.
Schwere Verläufe betreffen vor allem ältere Menschen sowie Personen mit geschwächtem Immunsystem oder bestimmten Vorerkrankungen.
5. Wie wird eine West-Nil-Virus-Infektion diagnostiziert?
In der frühen Phase der Erkrankung kann das Virus direkt im Blut nachgewiesen werden, zum Beispiel mittels PCR.
Nach einigen Tagen bildet der Körper Antikörper. Dann kommen Antikörpertests (IgM/IgG) zum Einsatz. Da die Symptome anderen durch Stechmücken übertragenen Erkrankungen ähneln, ist eine labordiagnostische Abklärung wichtig.
Eine besondere diagnostische Herausforderung stellen Kreuzreaktionen mit verwandten Flaviviren dar, insbesondere mit dem Usutu-Virus (USUV), dem FSME-Virus und Dengueviren. Zur sicheren Differenzierung kommen Neutralisationstests und bei Bedarf auch metagenomische Sequenzierung (mNGS) zum Einsatz.
6. Wie wird das West-Nil-Fieber behandelt?
Es gibt keine spezifische antivirale Therapie gegen das West-Nil-Virus. Die Behandlung ist symptomatisch und richtet sich nach den Beschwerden:
- Fiebersenkung
- Schmerzmittel
- ausreichende Flüssigkeitszufuhr
- körperliche Schonung
Bei schweren neurologischen Verläufen ist eine Behandlung im Krankenhaus erforderlich.
7. Gibt es einen Impfstoff gegen das West-Nil-Virus?
Für Menschen gibt es derzeit keinen zugelassenen Impfstoff gegen das West-Nil-Virus.
Für Pferde sind in der EU mehrere Impfstoffe zugelassen. Sie werden insbesondere in Endemiegebieten empfohlen.
Die Forschung arbeitet an Impfstoffkandidaten für den Menschen, bislang sind diese jedoch nicht zugelassen.
8. Welche Bedeutung hat das West-Nil-Virus für Bluttransfusionen?
Das West-Nil-Virus kann in seltenen Fällen über Bluttransfusionen übertragen werden. Dieses Risiko besteht vor allem dann, wenn sich eine Person infiziert hat, keine oder nur sehr milde Symptome entwickelt und in dieser Phase Blut spendet.
In Deutschland schreibt das Paul-Ehrlich-Institut während der Übertragungssaison vor, dass alle relevanten Blutspenden auf West-Nil-Virus mittels Nukleinsäureamplifikationstest (NAT) vor (§ 28 Arzneimittelgesetz) getestet werden. Blutspendedienste untersuchen dabei jedes Jahr etwa 2,0 bis 2,4 Millionen Spenden auf virales Erbmaterial. So lassen sich Infektionen auch dann erkennen, wenn Spenderinnen und Spender keine Symptome haben.
Alternativ wenden einige Blutspendedienste ein zeitlich befristetes Rückstellungsverfahren an. Personen, die sich in ausgewiesenen Endemiegebieten aufgehalten haben, dürfen dann für einen bestimmten Zeitraum kein Blut spenden. Beide Strategien tragen dazu bei, die Sicherheit der Blutversorgung auch bei zunehmender Virusaktivität zuverlässig zu gewährleisten.
Aktuelle Studien des BNITM zeigen, dass Blutspenderinnen und Blutspender eine Art Frühwarnsystem für die Überwachung des West-Nil-Virus darstellen. Das routinemäßige NAT-Screening deckt Infektionen auch ohne Symptome auf. Ergänzende genomische Analysen ermöglichen es, Einschleppungswege, Virusevolution und regionale Ausbreitungsmuster zu verfolgen.
9. Wie kann man sich vor dem West-Nil-Virus schützen?
Der wichtigste Schutz ist die Vermeidung von Mückenstichen, besonders in den Sommermonaten:
- Verwenden Sie Insektenschutzmittel auf Haut und Kleidung.
- Tragen Sie helle, langärmlige Kleidung und lange Hosen.
- Nutzen Sie Fliegengitter an Fenstern und Türen.
- Reduzieren Sie potenzielle Brutstätten von Stechmücken, indem Sie stehendes Wasser rund ums Haus vermeiden.
Personen mit einer akuten Infektion sollten Mückenstiche möglichst vermeiden, um eine weitere Verbreitung des Virus zu verhindern.
10. Welche Rolle spielt der Klimawandel?
Höhere Temperaturen beschleunigen den Vermehrungszyklus der Stechmücken und vor allem die Virusreplikation im Vektor. Dies verkürzt die sogenannte extrinsische Inkubationszeit und erhöht die Übertragungswahrscheinlichkeit. Zudem können längere Wärmeperioden dazu führen, dass sich die Übertragungssaison zeitlich ausdehnt. Fachleute gehen davon aus, dass das Virus deshalb auch in Zukunft eine wachsende Rolle in Mitteleuropa spielen wird.
11. Was erforscht das BNITM zum West-Nil-Virus?
Am Bernhard-Nocht-Institut für Tropenmedizin wird das West-Nil-Virus aus zwei komplementären Perspektiven erforscht:
Vektorkompetenz und Ökologie: Ein Schwerpunkt liegt auf der Frage, wie effizient heimische Stechmücken das WNV übertragen können und welche Faktoren, darunter Temperatur, Umweltbedingungen und insektenspezifische Viren, das Übertragungsrisiko beeinflussen.
Genomische Surveillance und Diagnostik: Ein weiterer Schwerpunkt ist die genomische Überwachung des WNV in Deutschland. Mithilfe modernster Sequenzierungstechnologien, darunter metagenomische Analysen (mNGS) und hochsensitive Amplikon-basierte Protokolle, werden Einschleppungswege nachverfolgt, Virusvarianten charakterisiert und Ausbreitungsmuster rekonstruiert. Ein besonderer Fokus liegt auf der Nutzung des Blutspender-Screenings als Frühwarnsystem.
Weiterführende Informationen
Ansprechpersonen am BNITM
Dr. Renke Lühken
Stechmücken, Arbovirus-Ökologie, Vektorkompetenz
Dr. Dániel Cadar
Genomische Surveillance, Virus-Metagenomik und Evolution, Diagnostik, Bluttransfusionssicherheit
Originalpublikationen
Stephanie Jansen et al.: Culex torrentium: A Potent Vector for the Transmission of West Nile Virus in Central Europe. Viruses 2019, 11(6), 492; doi.org/10.3390/v11060492
Stefano Orru et al.: Assessment of the effectiveness of West Nile virus screening by analysing suspected positive donations among blood donors, Germany, 2020 to 2023. Eurosurveillance Volume 30, Issue 8, 27/Feb/2025. doi.org/10.2807/1560-7917.ES.2025.30.8.2400373
Gábor Endre Tóth et al.: Blood donors as sentinels for genomic surveillance of West Nile virus in Germany using a sensitive amplicon-based sequencing approach. Viruses and Viral DiseasesVolume 91, Issue 5106647November 2025. doi.org/10.1016/j.jinf.2025.106647
- Dr. Dániel Cadar
- Arbeitsgruppenleiter
- Telefon: +49 40 285380-840
- Fax: +49 40 285380-400
- E-Mail: cadar@bnitm.de
- Dr. Renke Lühken
- Research Group Leader
- Telefon: +49 40 285380-862
- E-Mail: luehken@bnitm.de
- BNITM Presse
- Telefon: +49 40 285380-264/269
- E-Mail: presse@bnitm.de
- Die Labordiagnostik | Beratung für Ärzt:innen
- Beratung zum Diagnostikverfahren
- Telefon: +49 40 285380-211
- Fax: +49 40 285380-252
- E-Mail: labordiagnostik@bnitm.de






